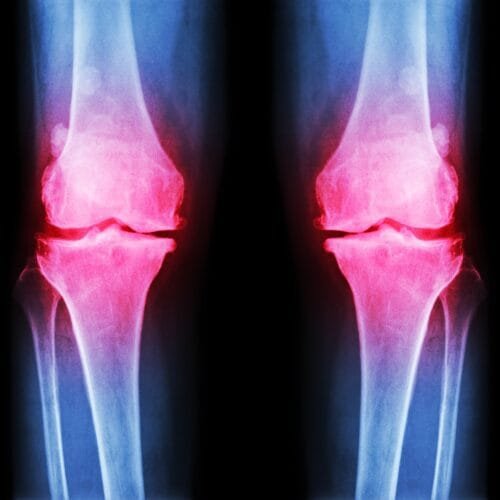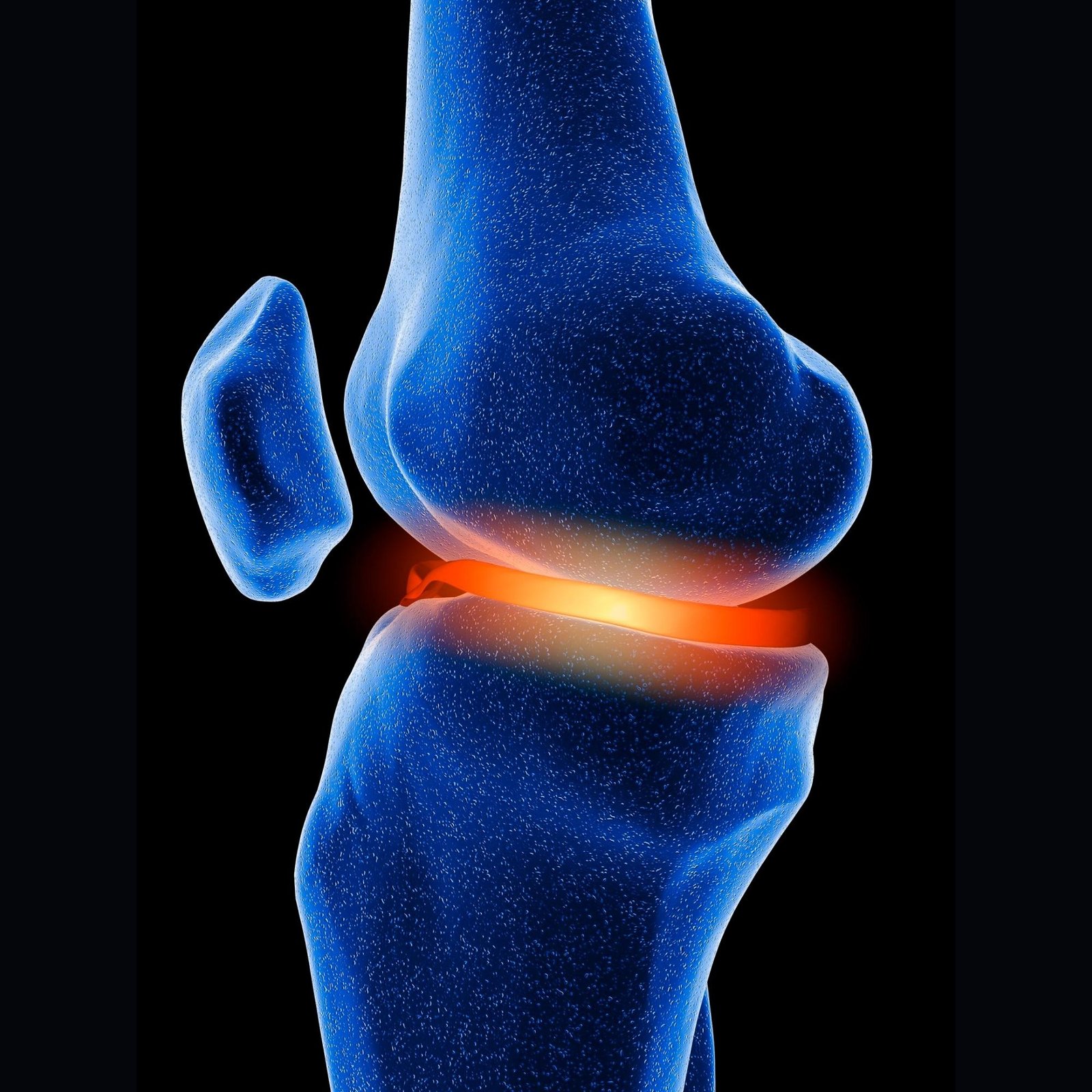
Οστεοτομία Γόνατος
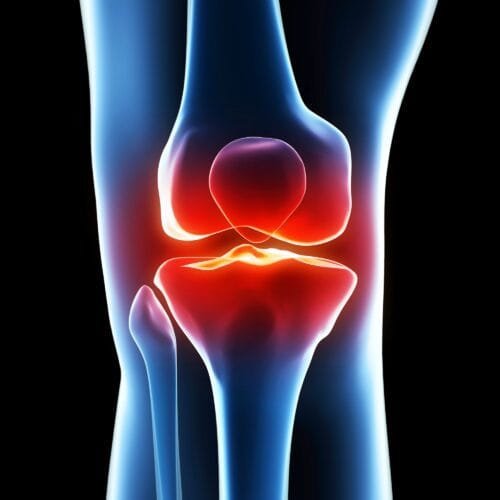
Ο αρθρικός χόνδρος του γόνατος έχει υποστεί σημαντικές φθορές. Στην ιατρική γλώσσα, μιλάμε για αρθρίτιδα γόνατος. Ο χόνδρος επιτρέπει στις επιφάνειες της άρθρωσης να γλιστρούν μεταξύ τους. Η φθορά, συνήθως, ξεκινά σε ένα μικρό σημείο της άρθρωσης και εξαπλώνεται σταδιακά, μερικές φορές πολύ αργά, ενώ άλλες σε διάστημα μερικών μόνο μηνών. Εξαιτίας της φθοράς του χόνδρου, οι περιοχές των οστών έρχονται σε άμεση επαφή. Συνεπώς, η επιφάνεια των οστών γίνεται άγρια. Προκαλούνται τριβές κατά την κίνηση του γόνατος. Η ολίσθηση στις επιφάνειες της άρθρωσης γίνεται δύσκολη. Σταδιακά, το οστό παραμορφώνεται.
Δημιουργούνται οστικές προεξοχές (τα οστεόφυτα), που συμβάλλουν ακόμη περισσότερο στον περιορισμό της κινητικότητας της άρθρωσης. Οι αιτίες της αρθρίτιδας είναι ποικίλες και συχνά συνδέονται μεταξύ τους.
Μπορεί να σχετίζονται με την ηλικία, το αυξημένο βάρος, κάποιον τραυματισμό, πρόβλημα στη δομή της άρθρωσης, κάποιες ασθένειες (φλεγμονώδεις νόσοι), κτλ. Η φθορά ξεκινά από το σημείο όπου η άρθρωση «δουλεύει» περισσότερο. Ανάλογα με το σχήμα του ποδιού, κάποιο μέρος του γόνατος επωμίζεται περισσότερο βάρος του σώματος συγκριτικά με τα υπόλοιπα μέρη. Η κνήμη στους περισσότερους ανθρώπους έχει την τάση να γέρνει προς το εσωτερικό, με αποτέλεσμα το γόνατο να γέρνει προς τα έξω.
Πρόκειται για κυρτά πόδια, όπως του Λούκι Λουκ (ραιβά γόνατα στην ιατρική γλώσσα). Σε αυτή την περίπτωση, η αρθρίτιδα ξεκινά από την εσωτερική περιοχή του γόνατος (έσω διαμέρισμα). Σπανιότερα ξεκινά από το εξωτερικό τμήμα της άρθρωσης (έξω διαμέρισμα). Αυτό συμβαίνει στα άτομα των οποίων η κνήμη γέρνει προς τα έξω (πόδια σε σχήμα «X », βλαισά γόνατα στην ιατρική γλώσσα). Συνήθως, εκφυλίζεται τελικά και η τρίτη περιοχή ολίσθησης της άρθρωσης (πρόσθιο διαμέρισμα γόνατος).
Μερικές φορές, η αρθρίτιδα ξεκινάει από αυτή την περιοχή (επιγονατιδομηριαία αρθρίτιδα). Όταν και οι τρεις περιοχές εμφανίζουν φθορά, τότε το σύνολο του γόνατος έχει πληγεί (γενικευμένη αρθρίτιδα).
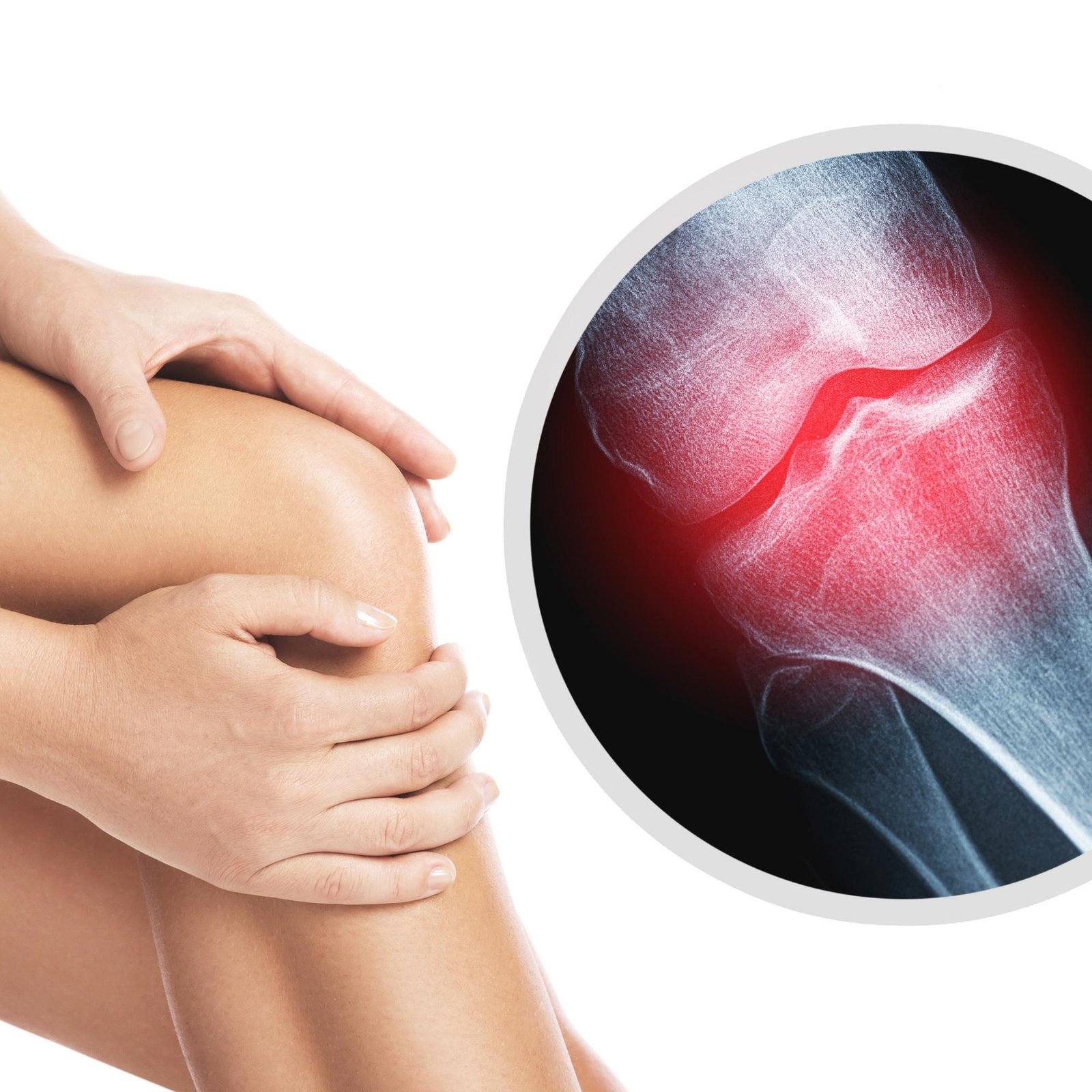
Ποια είναι τα συμπτώματα στην αρθρίτιδα γόνατος;
Το γόνατό σας γίνεται δύσκαμπτο και σας πονάει. Οι πόνοι επικεντρώνονται στο σημείο του γόνατος όπου ο χόνδρος έχει υποστεί φθορά. Όσες περισσότερες περιοχές έχουν πληγεί, τόσο περισσότερο πονάτε. Η δυσκαμψία σταδιακά επιδεινώνεται. Το γόνατο δεν μπορεί πια να λυγίσει και να τεντώσει τελείως. Ο ασθενής δυσκολεύεται και κουράζεται όταν είναι όρθιος, καθώς η άρθρωση δεν «κλειδώνει» πια σωστά.
Όσο η αρθρίτιδα επιδεινώνεται, αυξάνονται οι δυσκολίες στις κινήσεις σας, με αποτέλεσμα να νιώθετε έντονες ενοχλήσεις ακόμα και όταν περπατάτε. Οι μύες, που κινούν το γόνατο, αποδυναμώνονται. Όταν δεν μπορείτε να περπατήσετε φυσιολογικά, και οι άλλες αρθρώσεις δεν λειτουργούν σωστά (το άλλο γόνατο, το ισχίο, η σπονδυλική στήλη, ο αστράγαλος, κτλ.).
Τι εξετάσεις χρειάζονται για διάγνωση στην αρθρίτιδα γόνατος;
Ο γιατρός σας για να εκτιμήσει την εξέλιξη της ασθένειας, σας υποβάλλει ερωτήσεις όπως: τι απόσταση μπορείτε να περπατήσετε χωρίς να πονάτε, αν αισθάνεστε πόνους στη διάρκεια της νύχτας, κτλ. Θα υποβληθείτε σε ακτινογραφία. Είναι η τεχνική που χρησιμοποιεί ακτίνες (τις ακτίνες X), για να δούμε τα οστά στο εσωτερικό του σώματος. Η ακτινογραφία επιτρέπει να δούμε μόνο τις σκληρές δομές. Ο χόνδρος, λοιπόν, δεν εμφανίζεται. Η σημαντική ελάττωση του «διαστήματος» μεταξύ μηρού και κνήμης δείχνει ότι το πάχος του χόνδρου μεταξύ των δύο οστών μειώνεται λόγω της φθοράς.
Ο εντοπισμός της ελάττωσης του διαστήματος επιτρέπει να καθορίσουμε το μέρος του γόνατος όπου υπάρχει αρθρίτιδα (έσω διαμέρισμα και/ή έξω και/ή πρόσθιο). Ο γιατρός σας, αν το κρίνει αναγκαίο, μπορεί να σας προτείνει επιπλέον εξετάσεις, για να εκτιμήσει καλύτερα την κατάσταση του χόνδρου και του οστού, καθώς και των άλλων στοιχείων του γόνατος (σύνδεσμοι, μηνίσκοι, μύες, κτλ.).

Ποιες οι θεραπείες που υπάρχουν;
Συντηρητικές Θεραπείες
Τα φάρμακα επιτρέπουν να περιορίσουμε τον πόνο και τον ερεθισμό (φλεγμονή). Η φυσιοθεραπεία βοηθάει στη διατήρηση της ευκαμψίας της άρθρωσης και στη μείωση του ερεθισμού (φλεγμονή) και του πόνου. Είναι επίσης χρήσιμη για την ενδυνάμωση των μυών. Κάποια νέα φάρμακα (χονδροπροστατευτικά), πρoστατεύουν το χόνδρο και καθυστερούν την εξέλιξη της αρθρίτιδας.
Η πραγματοποίηση ενδαρθρικής έγχυσης είναι μερικές φορές χρήσιμη. Πρόκειται για την εισαγωγή φαρμάκου στην άρθρωση με τη βοήθεια μιας σύριγγας, που ανακουφίζει από τον πόνο.
Η πιο συνηθισμένη θεραπεία εγχύσεων είναι η έγχυση κορτιζόνης μόνη ή σε συνδυασμό με υαλουρονικό οξύ (ΗΑ).
Η κορτιζόνη εμποδίζει την αύξηση της φλεγμονής και εν συνεχεία ανακουφίζει την άρθρωση από τον πόνο που προκαλεί η πάθηση. Αυτή η θεραπευτική επιλογή, παρότι είναι η πιο δημοφιλής, έχει περιορισμένη διάρκεια. Η δράση των ενέσεων κορτιζόνης κυμαίνεται μεταξύ 3-4 μηνών, όταν όμως αυτή μειωθεί η φλεγμονή επανεμφανίζεται, οπότε και τα συμπτώματα που τη συνοδεύουν.
Η δε έγχυση πρέπει να γίνεται από έμπειρο ορθοπαιδικό, διότι για να είναι αποτελεσματική πρέπει να χορηγηθεί στο σωστό σημείο. Επίσης, πρέπει να αξιολογηθεί η σχέση κινδύνου/οφέλους, δεδομένου ότι μπορεί να προκαλέσει παρενέργειες. Σε αντίθεση με την κορτιζόνη, το υαλουρονικό οξύ παράγεται από το σώμα. Συγκεντρώνεται στις αρθρώσεις (όπως και σε άλλα σημεία), εν τούτοις, στους ανθρώπους με οστεοαρθρίτιδα αυτό διασπάται, με αποτέλεσμα τον πόνο και τη δυσκαμψία τους.
Αποτελεί μια εναλλακτική για εκείνους που δεν ανακουφίζονται από τα μη στεροειδή αντιφλεγμονώδη φάρμακα ή που δεν δύνανται να τα λάβουν, λόγω προβλημάτων στα νεφρά ή στο στομάχι.
Εργαστηριακές και κλινικές έρευνες υποδηλώνουν ότι το υαλουρονικό οξύ μπορεί να κάνει πολύ περισσότερα από το να λιπαίνει απλώς την άρθρωση. Μελέτες δείχνουν ότι η έγχυση υαλουρονικού οξέος παρεμποδίζει τις προσταγλανδίνες και τις κυτοκίνες, οι οποίες προάγουν τη φλεγμονή.
Μπορεί επίσης να προκαλέσει αύξηση της ιδίας παραγωγής αυτής της σημαντικής ουσίας, η οποία μπορεί με τη σειρά της να συμβάλει στη διατήρηση του χόνδρου. Οι ευεργετικές επιδράσεις των ενέσεων υαλουρονικού οξέος διαρκούν περίπου 5-6 μήνες. Μετά από αυτό το διάστημα η χορήγηση θα πρέπει να επαναληφθεί. Στην μέσης βαρύτητας οστεοαρθρίτιδα η θεραπεία αυτή μπορεί να είναι αρκετά αποτελεσματική και μπορούμε να κερδίσουμε χρόνο ως την τελική χειρουργική αντιμετώπιση.
Οι εγχύσεις με PRP (platelet reach plama)
Οι εγχύσεις με PRP (platelet reach plama) έχουν κύρια την ένδειξή τους σε μέσης βαρύτητας βλάβες και ειδικότερα σε νέους ή μεσήλικες ασθενείς με καλό βιολογικό δυναμικό. Στηρίζονται στην έγχυση στο γόνατο αυξητικών παραγόντων. Τα αιμοπετάλια είναι γνωστό ότι είναι κύτταρα υπεύθυνα για την πήξη του αίματος. Όταν ενεργοποιούνται (PRP) απελευθερώνουν ουσίες που ουσιαστικά είναι πρωτεΐνες επούλωσης και λέγονται αυξητικοί παράγοντες (PDGF,TGF-β, VEGF, EGF, FGF, IGF -1).
Πρακτικά, αυξάνοντας τη συγκέντρωση των αιμοπεταλίων (PRP) στην περιοχή της βλάβης επιτυγχάνουμε την ταχεία αποκατάσταση λόγω της επουλωτικής αλλά και της αναγεννητικής δράσης τους, λόγω των αυξητικών παραγόντων τους. Τέλος, νέες προοπτικές στην αντιμετώπιση της οστεοαρθρίτιδας έχουν φέρει τα βλαστοκύτταρα. Σήμερα οι περισσότερες θεραπείες βλαστοκυττάρων χρησιμοποιούν αυτόλογα μεσεγχυτικά στελεχιαία κύτταρα (MSCs), που λαμβάνονται από το μυελό ή το λίπος του ασθενή ή βλαστοκύτταρα που έχουν προσφερθεί από άλλους ανθρώπους (αλλογενή MSCs). Η έρευνα μέχρι σήμερα δείχνει ότι οι θεραπείες των βλαστοκυττάρων που χρησιμοποιούν τα κύτταρα του ίδιου του ασθενούς τείνουν να είναι ασφαλείς για τη θεραπεία της οστεοαρθρίτιδας.
Τα φάρμακα, που στοχεύουν στην προστασία του χόνδρου (χονδροπροστατευτικά), δεν μπορούν να χορηγηθούν σε όλες τις περιπτώσεις. Είναι χρήσιμα σε αρχική φάση της αρθρίτιδας, στη συνέχεια όμως είναι λιγότερο αποτελεσματικά. Η φαρμακευτική αγωγή και η φυσιοθεραπεία ανακουφίζουν τον ασθενή για κάποιο χρονικό διάστημα, δεν εμποδίζουν όμως την εξέλιξη της αρθρίτιδας και την επιδείνωση του πόνου και της δυσκαμψίας.

Χειρουργικές Θεραπείες
Ανάλογα με τη σοβαρότητα και τη θέση των βλαβών του χόνδρου του γόνατός σας, ο χειρουργός προτείνει το κατάλληλο είδος επέμβασης. Εάν υπάρχουν ακόμα περιοχές της άρθρωσης σε καλή κατάσταση, είναι δυνατή η λεγόμενη «συντηρητική» αντιμετώπιση. Διατηρώντας το χόνδρο, ο χειρουργός αλλάζει την κατεύθυνση του άξονα της άρθρωσης, πραγματοποιώντας την ανάλογη τομή στα οστά (οστεοτομία).
Συνήθως προηγείται μια αρθροσκόπηση γόνατος κατά την διάρκεια του ίδιου χειρουργείου και πριν την τελική οστεοτομία έτσι ώστε να ελεγχθεί η βαρύτητα της βλάβης του χόνδρου και να αντιμετωπισθούν παθολογικές αλλοιώσεις των μηνίσκων (μηνισκεκτομή), του πρόσθιου χιαστού ή του αρθρικού χόνδρου (μικροκατάγματα). Στόχος της είναι να μειωθεί η πίεση στα μέρη που έχουν υποστεί φθορά και προκαλούν πόνο και να μετατοπιστεί στα υγιή τμήματα. Αυτή η λύση ενδείκνυται κυρίως σε ασθενείς νεαρής ηλικίας. Συνήθως η βλάβη του χόνδρου είναι στο έσω διαμέρισμα της άρθρωσης του γόνατος και η συνήθης παραμόρφωση είναι σε ραιβότητα (varus knee deformity).
Η ενδεικνυόμενη επέμβαση τότε είναι η οστεοτομία ανοικτής γωνίας (open wedge osteotomy) και γίνεται με τομή στην έσω πλευρά της κνήμης και σταθεροποίηση της οστεοτομίας με κατάλληλα υλικά οστεοσύνθεσης (πλάκα και βίδες). Σε πιo σπάνιες περιπτώσεις γίνεται και οστεοτομία κλειστής γωνίας (closed wedge oseotomy) με τομή στην εξωτερική πλευρά του γόνατος και συνακόλουθη σταθεροποίηση με υλικά οστεοσύνθεσης αλλά με μεγαλύτερες τεχνικές δυσκολίες αλλά και επιπλοκές. Όταν η παραμόρφωση είναι σε βλαισότητα (valgus knee deformity) τότε η οστεοτομία γίνεται στο μηριαίο οστούν και συνηθέστερα από την εξωτερική πλευρά (femoral open wedge osteotomy). Όταν οι βλάβες της άρθρωσης είναι πολύ σοβαρές, πρέπει να αφαιρεθούν οι φθαρμένες περιοχές του χόνδρου και να αντικατασταθεί μερικώς ή ολικώς η άρθρωση από τεχνητό υλικό ανάλογης μορφής (μονοδιαμερισματική αρθροπλαστική γόνατος).
Το αποτέλεσμα της επέμβασης εξαρτάται από την κατάσταση των μυών και των τενόντων, που περιβάλλουν την άρθρωση. Οι επεμβάσεις αυτού του είδους δεν εμποδίζουν την εξέλιξη της αρθρίτιδας. Η τοποθέτηση πρόθεσης μπορεί να χρειαστεί σε περίπτωση επιδείνωσης της φθοράς του χόνδρου ή την εξάπλωση της στο σύνολο του γόνατος.
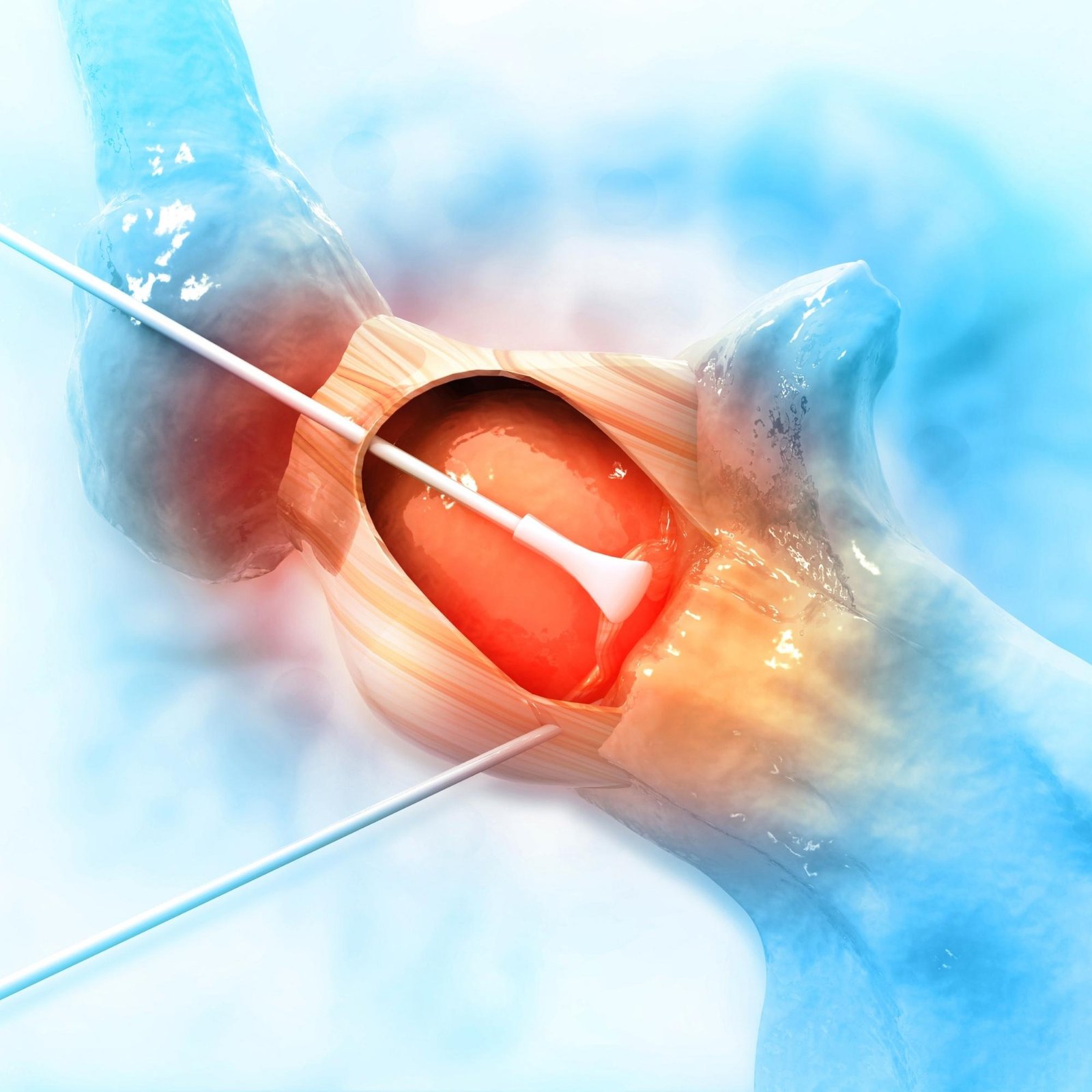
Οστεοτομία
Υπάρχουν διάφορες τεχνικές. Πρόκειται για τομή του οστού (της κνήμης ή του μηριαίου οστού) σε ανάλογη γωνία, ώστε να αλλάξει η κατεύθυνση των επιφανειών της άρθρωσης. Η περιοχή της τομής υπολογίζεται πριν την επέμβαση, βάσει αποτελεσμάτων λεπτομερούς προεγχειρητικού ελέγχου της παραμόρφωσης (ακτινογραφίες, αξονομέτρηση, αξονική ή μαγνητική τομογραφία). Μετά την τομή του οστού, ο χειρουργός μετατοπίζει το πόδι μέχρι να το τοποθετήσει στην κατάλληλη θέση ανάλογα με τους υπολογισμούς του. Έτσι μειώνεται η πίεση, που ασκείται στις φθαρμένες περιοχές, μετατοπίζοντάς τη στα μέρη όπου ο χόνδρος δεν έχει πληγεί. Στη συνέχεια, το οστό στερεώνεται στη νέα του θέση με πλάκες και βίδες.
Συνδυαστικές επεμβάσεις
Συχνά, χρειάζεται να αφαιρεθεί ή να προστεθεί στο σημείο της τομής ένα μικρό τριγωνικό τμήμα, είτε από κατάλληλο υλικό, είτε από οστό του ασθενή (μόσχευμα) που λαμβάνεται από άλλο σημείο του σώματός του (τη λεκάνη, την κνήμη, κτλ.). Σε αυτή την περίπτωση, πραγματοποιείται και δεύτερη τομή. Κάποιες φορές πρέπει να πραγματοποιηθεί τομή και σε άλλο οστό του ποδιού (την περόνη), δημιουργώντας μια δεύτερη, μικρότερη τομή. Για το καλύτερο αποτέλεσμα, ανάλογα με την κατάσταση του γόνατος, ο χειρουργός μπορεί να επέμβει επίσης στα οστά, τους μυς ή τους τένοντες.
Συρραφή τομής
Είναι φυσιολογικό η εγχειρισμένη περιοχή να παράγει υγρά (αίμα, κτλ). Αν χρειαστεί, ο χειρουργός σας τοποθετεί ένα λεπτό σωληνάκι, (παροχέτευση), για να παροχετεύονται τα υγρά μετά την επέμβαση. Για τη συρραφή της τομής, ο γιατρός σας χρησιμοποιεί ράμματα, αγκράφες, ή κάποιο άλλο σύστημα συρραφής που είναι σταθερό ή απορροφάται σταδιακά από τον οργανισμό (απορροφήσιμο υλικό). Η τελική μορφή της ουλής εξαρτάται από την κατάσταση του δέρματός σας, τις τάσεις που υφίσταται, ή ακόμα από την έκθεσή σας στον ήλιο, που πρέπει να αποφεύγεται μετά την επέμβαση. Ο χειρουργός θα χρησιμοποιήσει για τον έλεγχο των κινήσεών του, ένα μηχάνημα ακτινοσκόπησης, που του επιτρέπει να βλέπει τα οστά και το σύστημα συρραφής (ακτινοσκοπικός έλεγχος).
Ποια η διάρκεια της επέμβασης;
Η διάρκεια της επέμβασης ποικίλλει χωρίς να σημαίνει ότι η εξέλιξή της παρουσιάζει κάποιο πρόβλημα, καθώς εξαρτάται από διάφορους παράγοντες (τη μέθοδο, τον αριθμό των συνδυαστικών ενεργειών, κτλ). Συνήθως, διαρκεί από 45 λεπτά έως 2 ώρες εάν συνδυασθεί και με αρθροσκόπηση γόνατος. Πρέπει επίσης να υπολογίσετε το χρόνο προετοιμασίας, ανάνηψης, κτλ.
Τι πρέπει να γνωρίζω μετά την επέμβαση και την μετατραυματική πορεία μου;
Πόνος
Κάθε οργανισμός αντιλαμβάνεται διαφορετικά τον πόνο. Σπάνια είναι έντονος και ελέγχεται με τα κατάλληλα μέσα. Εάν, ωστόσο, ο πόνος είναι έντονος, μη διστάσετε να μιλήσετε με τους θεράποντες ιατρούς σας. Πάντα υπάρχει λύση. Είναι πιθανό τις πρώτες φορές που θα σηκωθείτε και θα ξεκινήσετε να περπατάτε, να πονάτε. Ο πόνος αυτός οφείλεται στους μυς και τη διάνοιξη της άρθρωσης.
Χρειάζομαι φυσιοθεραπεία;
Για την καλή λειτουργία του γόνατος μετά την επέμβαση, πρέπει να ξεκινήσετε ασκήσεις για την αποκατάσταση της κινητικότητας της άρθρωσης (φυσιοθεραπεία). Το χρονικό διάστημα για την έναρξη αυτών των ασκήσεων ποικίλλει ανάλογα με τη μέθοδο που χρησιμοποιήθηκε και τη διάρκεια σταθεροποίησης του οστού. Η φυσιοθεραπεία μπορεί να διαρκέσει μεγάλο χρονικό διάστημα και να συνεχιστεί και μετά τη σταθεροποίηση του οστού. Είναι σημαντική για τη διατήρηση της ευκαμψίας της άρθρωσης και την ενδυνάμωση των μυών, καθώς δυσλειτουργούσαν πριν την επέμβαση. Η φυσιοθεραπεία μόνη της δεν οδηγεί στο επιθυμητό αποτέλεσμα, αν και ο ασθενής δε συμβάλλει με ατομική προσπάθεια και εκτός των συνεδρίων με τον κινησιοθεραπευτή.
Λειτουργία
Την ίδια ημέρα του χειρουργείου μπορείτε να σηκωθείτε και αν χρειάζεται να περπατάτε με τη βοήθεια βακτηριών. Το διάστημα, για να μπορέσει κάθε ασθενή να χρησιμοποιήσει φυσιολογικά το πόδι του, ποικίλλει. Ανάλογα με τη μέθοδο που χρησιμοποιήθηκε, ο χειρουργός μπορεί να συστήσει στον ασθενή να μη στηρίζεται στο πόδι του μέχρι να συγκολληθεί τελείως το οστό. συνήθως απαιτείται ελαφρά φόρτιση του χειρουργημένου σκέλους και βάδιση με βακτηρίες μασχάλης για χρονικό διάστημα 4-6 εβδομάδων έτσι ώστε να ολοκληρωθεί η πώρωση της οστεοτομίας. Σε αυτή την περίπτωση, με τη φυσιοθεραπεία μαθαίνετε να περπατάτε ανάλογα. Η διαδικασία αυτή μπορεί να διαρκέσει εβδομάδες. Είναι ένα από τα μειονεκτήματα της μεθόδου.
Αυτονομία
Εάν καταφέρετε να περπατάτε με ασφάλεια με τη βοήθεια βακτηριών, μπορείτε γρήγορα να επανέλθετε σε δραστηριότητες που δεν απαιτούν έντονες κινήσεις. Για την πλήρη ωστόσο επαναφορά στις φυσιολογικές σας δραστηριότητες, κυρίως την εργασία σας, πρέπει να περιμένετε την πλήρη συγκόλληση των οστών (μετά από 2-3 μήνες περίπου). Ο χειρουργός σας, σας δίνει οδηγίες ανάλογα με την κατάστασή σας. Πρέπει να ακολουθείτε πιστά τις συστάσεις.
Βασική φροντίδα
Μερικές φορές, μετά την επέμβαση τοποθετείται ειδικός κηδεμόνας σταθεροποίησης του γόνατος. Το σύστημα παροχέτευσης των υγρών, συνήθως, αφαιρείται μετά από 24 ώρες και τα ράμματα αφαιρούνται μετά από 20 μέρες περίπου. Σας χορηγούνται παυσίπονα για τον πόνο, κυρίως αν χρειάζεται να κάνετε επίπονες κινήσεις ή αν η αρθρίτιδα επιδεινώνεται. Πιθανόν να σας χορηγηθεί θεραπεία, για να γίνει το αίμα πιο λεπτόρρευστο, γεγονός που περιορίζει τον κίνδυνο σχηματισμού πηκτών συσσωρεύσεων αίματος στις φλέβες του ποδιού (θρομβοφλεβίτιδα). Φοράτε επίσης ειδικές κάλτσες που βοηθούν την κυκλοφορία του αίματος (φλεβική στάση). Η αντιπηκτική αγωγή συνήθως διαρκεί 4 εβδομάδες.
Επιστροφή στο σπίτι
Επιστρέφετε σπίτι σας μετά 1-2 ημέρες περίπου και ακολουθείτε πρόγραμμα φυσιοθεραπείας, υπό την παρακολούθηση ενός ειδικού (κινησιοθεραπευτής).
Τα επιθυμητά αποτελέσματα
Συνήθως, η κατάσταση του γόνατος επιτρέπει στους ασθενείς να επιστρέψουν στις φυσιολογικές τους δραστηριότητες, ανάλογα με την ηλικία τους. Το αποτέλεσμα της επέμβασης, εξαρτάται από την ποιότητα του χόνδρου, που βρίσκεται στην άρθρωση του γόνατος. Οι υγιείς περιοχές κινδυνεύουν από φθορά με το πέρασμα του χρόνου, κυρίως αν επιβαρυνθεί η χρήση τους.

Καλέστε και κλείστε το Ραντεβού σας Σήμερα!
Είμαι εδώ για να απαντήσω σε κάθε σας απορία και να προσφέρω τη λύση στο πρόβλημα σας.
Καλέστε εδώΣελίδα επικοινωνίας